鼠蹊部隱隱作痛是「髖關節退化」嗎?30秒自我檢測與治療方法
【文章摘要】
髖關節退化是中高齡族群常見的困擾,典型症狀包括鼠蹊部( 腹股溝)疼痛、關節僵硬及長短腳。本文深度解析由張建鈞醫師團隊的創新微創手法:微創傷口縮小至6-8公分、更強調保留肌肉技術,讓患者能在術後24小時內下床,實現低疼痛、快復原的治療目標。
當行走成為一種負擔
「髖關節」是全身最大的承重關節,當這個「人體樞紐」因退化、磨損而發出警訊時,患者往往會從最初的痠脹感,演變成步履蹣跚,甚至影響生活品質。
傳統觀念中,脊椎或髖關節手術總伴隨著「大傷口、高風險、復原慢」的恐懼。但隨著醫療科技的演進,由張建鈞醫師帶領的微創脊椎關節團隊,透過創新的微創精準手法,重新定義治療方案。 本文將深度解析髖關節退化的成因、症狀判讀,以及現代微創手術如何實現「小傷口、低疼痛、快復原」的終極目標。
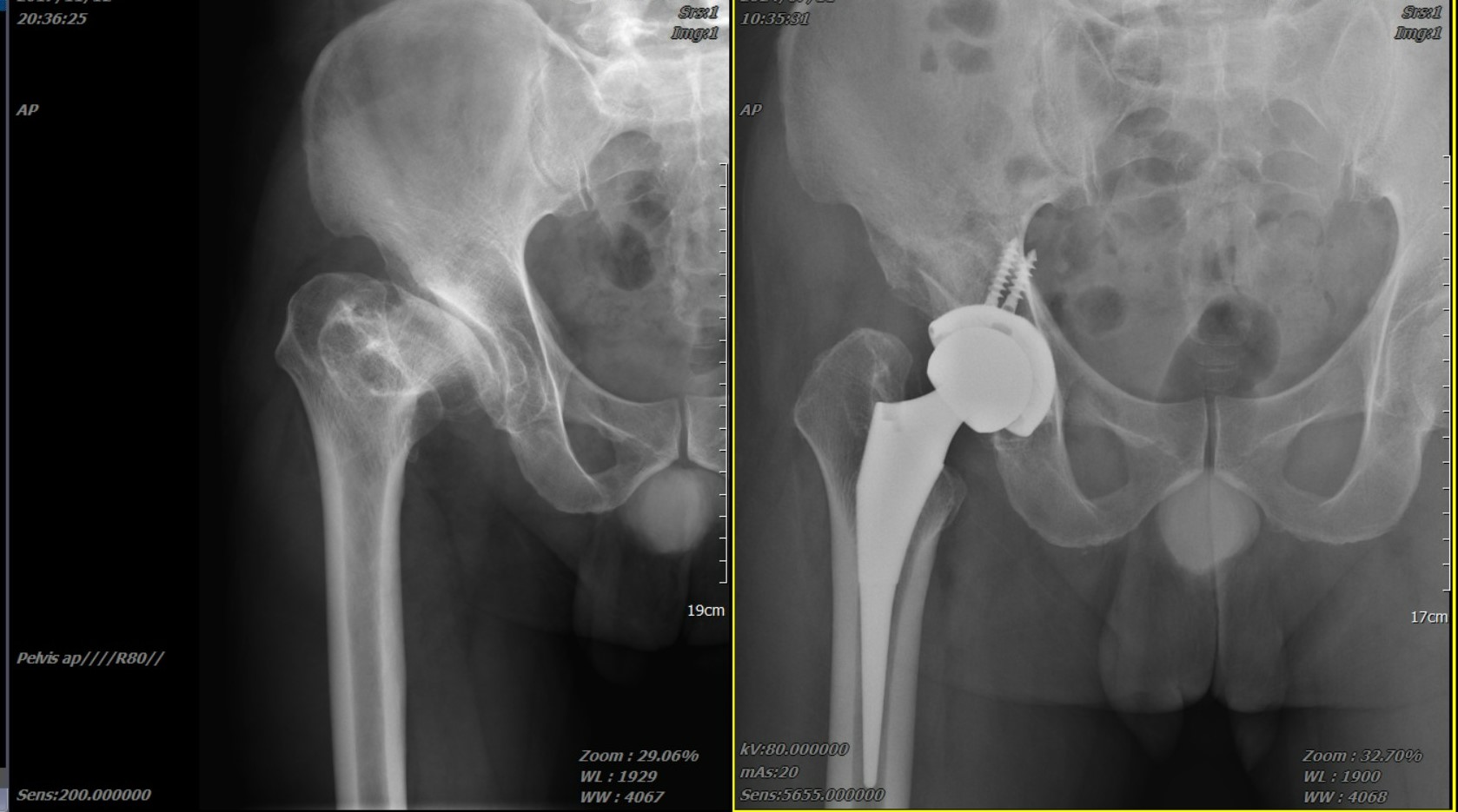
髖關節退化的三大警訊
髖關節退化是一個長期的病理過程。許多患者在早期會誤以為是腰痛或肌肉拉傷,進而延誤治療。
1. 鼠蹊部疼痛
鼠蹊部疼痛是髖關節退化最常見的「隱藏訊號」。髖關節位於大腿根部,當關節軟骨磨損導致發炎時,疼痛感往往最先出現在腹股溝(鼠蹊部),有時甚至會延伸至大腿內側、臀部或膝蓋附近疼痛,導致誤診;這種疼痛在走路、爬樓梯或久站後會加劇,早上起床時會感覺僵硬。
【為何髖關節退化會覺得是膝蓋痛?】
常有患者長期膝蓋痠痛,檢查後卻發現問題根源在於髖關節,這種現象稱為 「牽涉痛 」。這是因為髖關節與膝關節共用閉孔神經與股神經的分支,大腦有時會產生誤判,將來自髖部的疼痛訊號解讀為膝蓋疼痛。張建鈞醫師提醒,若膝蓋疼痛伴隨著「跨步困難」或「臀部深處痠脹」,不只是單純膝蓋紅腫,那應該要警惕是否為髖關節退化的連鎖反應。
這種 「腰-髖-膝」的動力鏈受損,若不從源頭處理髖關節的力學結構問題,單純針對膝蓋進行物理治療往往治標不治本,甚至可能因走路姿勢代償,導致原本健康的膝關節也產生磨損狀況。
2. 關節僵硬與活動受限
開始發現穿襪子變得困難?或是上下車時腿部難以跨開?這有可能是因為關節間隙變窄、骨刺生成,導致關節活動範圍縮小所導致。在醫學評估中,我們會使用視覺類比量表 Visual Analog Scale (VAS) 來量化評估患者的疼痛程度。
3. 長短腳與跛行
當單側髖關節嚴重退化、軟骨消失甚至骨頭變形時,患者的骨盆會產生代償性傾斜,視覺上呈現「長短腳」。 長期下來,這不僅會導致走路跛行,更會進一步引發腰椎側彎與對側膝關節的退化。
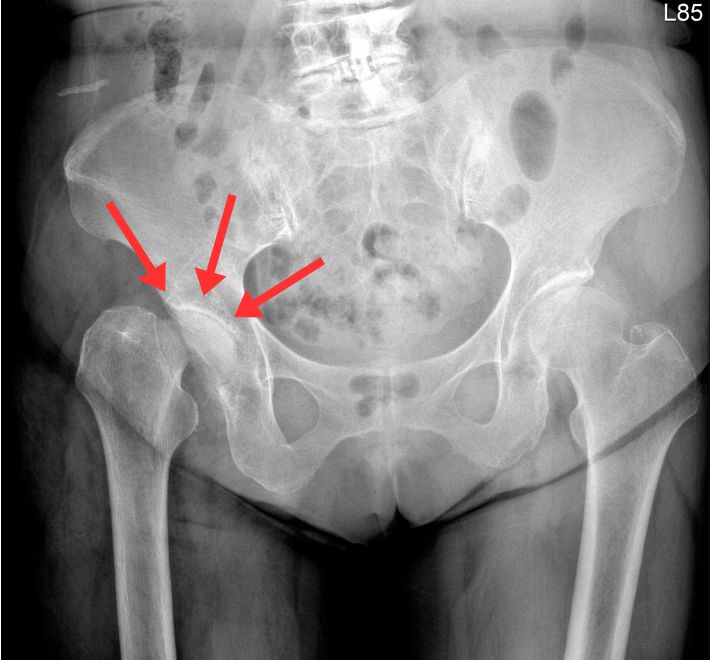
髖關節退化分期:您在哪個階段?
退化性髖關節炎在臨床上,我們常參考 Kellgren-Lawrence (K-L) 分級系統,這有助於患者理解為何醫師建議特定治療:
-
初期(第 1-2 級)
關節間隙輕微變窄,可能出現細小骨刺。患者常感到運動後局部痠痛,休息即可緩解。 -
中期(第 3 級)
間隙明顯狹窄,骨刺增生,軟骨磨損增加。此時 「牽涉痛」(如前述的膝蓋痛)會變得頻繁。 -
後期(第 4 級)
關節間隙幾乎消失,骨頭與骨頭直接磨擦,出現囊腫與硬化。此時生活品質嚴重受損,通常是微創髖關節手術的最佳介入時機。
居家30秒自我檢測:您的髖關節靈活嗎?
張建鈞醫師建議您可以透過以下兩個簡單動作,進行初步診斷自己的髖關節活動度:
-
「4」字測試 (Patrick's Test):
平躺時將一腳踝放在另一腳膝蓋上,使腿部呈現「4」字形。若膝蓋無法輕鬆下壓靠近地面,或腹股溝(鼠蹊部)感到尖銳疼痛,則髖關節病變機率很高。
-
抱膝測試
平躺時嘗試將膝蓋抱向胸口。若感覺腹股溝(鼠蹊部)處有明顯卡住感或疼痛,代表關節囊可能已出現發炎或結構改變。
整合式「非手術治療」
並非所有退化都需要立即手術。張建鈞醫師團隊倡導 「階梯式治療策略」,針對早期與中期患者,我們建議:
體重管理與關節減壓
每減輕 1 公斤體重,髖關節在行走時承受的壓力可減少 3-5 公斤。這對於延緩軟骨磨損具有決定性影響。
精準物理治療
並非所有運動都適合退化患者。應專注於 「臀中肌」 與 「核心肌群」 的強化,以穩定骨盆,減少關節震盪。
現代注射療法
-
玻尿酸 (Hyaluronic Acid):增加關節潤滑,減少摩擦痛。
-
PRP 自體血小板生長因子:針對中期患者,透過生物修復機制減緩發炎反應。
理想的科技醫療方案:創新前外側微創髖關節置換手術
當保守治療(如物理治療、藥物)效果不佳時,手術介入就成為恢復生活品質的關鍵。張建鈞醫師團隊的核心優勢,在於結合 「創新微創手法」 與 「精準醫療科技」,為患者實現低疼痛、快復原的治療目標。
▋張建鈞醫師創新微創手法:前外側微創髖關節置換
這項手術的核心突破在於 「肌肉與關節囊的完整保留」。傳統手術需切斷多條肌肉才能進入關節,而張醫師獨創的「前外側微創入路」,是經由肌肉間的天然間隙進入,在不切斷任何肌肉與關節囊的前提下,完成精準的關節置換。
這項技術帶給患者的直接益處是:
-
組織創傷極小化:完整保留髖關節周圍的穩定結構
-
術後疼痛顯著降低:因肌肉未被切斷,術後不適感大幅減輕
-
加速復原、不用復健:多數患者術後 2-3天即可出院,助行器使用時間大幅縮短,迅速回歸日常活動
微創技術的優勢:不只是傷口小
「微創」技術的核心在於 「肌肉保留」。
-
保護組織:透過約 6-8 公分(視個案而定)的小切口,盡量不剝離肌肉或韌帶完成手術。
-
減少壓力:對高齡或合併糖尿病、高血壓的患者而言,微創能大幅減少出血量與身體應激反應(Stress Response),降低併發症風險。
精準診斷是成功治療的關鍵
張建鈞醫師團隊強調,所有成功的醫療介入都奠基於 「精準診斷」。
-
影像學評估:透過 X 光檢查關節間隙,並進一步運用 核磁共振 (MRI) 或 電腦斷層 (CT) 判斷骨密度 (BMD) 與軟組織受損程度。
-
多學科整合:髖關節問題常與腰椎疾病交織。團隊結合骨科、神經外科、復健科等多科別,提供一站式全人服務,確保疼痛根源被精確鎖定。
術後復健與加速康復 (ERAS) 流程
張建鈞醫師採用創新微創手法,完整保留肌肉與關節囊,術後疼痛度低且快速復原不用復健。但張醫師仍強調:「手術成功只完成了一半,剩下的另一半在於康復。」團隊採用 ERAS (Enhanced Recovery After Surgery) 概念,旨在縮短住院天數並降低疼痛。
-
術後當天/隔日下床
受益於微創手術對肌肉與關節囊的保護,多數患者在術後24小時內即可下床,在助行器輔助下嘗試站立或行走,這對預防下肢深層靜脈栓塞 (DVT) 至關重要。
-
多模式止痛策略
結合神經阻斷術與精準用藥,取代傳統強效嗎啡類藥物,減少術後噁心與嘔吐感。
-
居家功能訓練
提供專屬復健影片與指引,從病房到居家,確保患者能順利重返日常社交與運動。
結語:重拾行走的力量,從精準醫療開始
髖關節退化不應成為您晚年生活的枷鎖。透過張建鈞醫師微創脊椎關節團隊的專業評估、創新的微創手法,以及個人化的治療方案,我們不僅是更換一個關節,更是協助您找回自由行走的權利。
如果您正受困於腹股溝疼痛、長短腳或不明原因的走路不適,請務必尋求專業骨科醫師的協助,讓科技為您的健康護航。
關於髖關節退化的常見問答 FAQ
以下針對 Google 搜尋常見問題,由張建鈞醫師團隊提供專業解答:
Q:我怎麼知道是「腰椎痛」還是「髖關節痛」?
張建鈞醫師觀點: 這在臨床上稱為「腰髖綜合症」。腰椎引發的疼痛常伴隨下肢麻木、沿著大腿後側向下放射(坐骨神經痛);而髖關節疼痛則集中在腹股溝(鼠蹊部)或大腿外側。張建鈞醫師建議,若出現走路跛行或無法跨大步,應同時進行腰椎與髖關節的影像檢查,由具備脊椎與關節雙專長的醫療團隊進行鑑別診斷。
【核心證據】
根據2021年發表於骨關節炎領域頂尖期刊《Osteoarthritis and Cartilage》的系統性回顧與統合分析,研究證實約29%的髖關節炎患者存在神經病理性疼痛,常出現在腹股溝、臀部或大腿區域 。[1][2]
Q:微創髖關節手術的傷口有多大?多久可以恢復正常生活?
張建鈞醫師觀點: 微創手術傷口通常在6-8公分 左右。由於未切斷核心肌肉,疼痛感遠低於傳統手術。一般患者術後2-3天即可出院,2週內可在家中自由走動,約4-6週可恢復輕度工作或駕駛,3個月後可嘗試快走、游泳等運動。
【核心證據】
根據2023年發表於《Journal of Orthopaedic Surgery and Research》的統合分析指出,微創技術與更高的返回工作率、更早的返回工作時間顯著相關,大多數患者在術後2至3個月內重返工作崗位。[3]
Q:年紀大(如 80 歲以上)還能做人工髖關節手術嗎?
張建鈞醫師觀點:只要術前經過完整評估,控制好血壓、血糖,年齡並非絕對禁忌。現代 3D 導航微創手術 由於出血少、手術時間短(通常在一小時內完成),對心肺功能的壓力較小。高齡患者術後恢復行走能力,反而能避免長期臥床引發的肺炎或褥瘡併發症,這也是「精準醫療」對高齡友善的實證。
【核心證據】
根據2025年發表於《Journal of Orthopaedics》的系統性回顧,研究證實八旬長者接受全髖關節置換術後,外科併發症率與年輕患者相當,雖然內科併發症略高,但差異輕微。[4]
本文僅供衛教參考,具體醫療建議請務必諮詢專業醫師。
【文獻探討】
1. Zolio L, Lim KY, McKenzie JE, et al. Systematic review and meta-analysis of the prevalence of neuropathic-like pain and/or pain sensitization in people with knee and hip osteoarthritis. Osteoarthritis Cartilage. 2021 Aug;29(8):1096-1116. doi: 10.1016/j.joca.2021.03.021. PMID: 33971205.
【核心證據】
根據2021年發表於骨關節炎領域頂尖期刊《Osteoarthritis and Cartilage》的系統性回顧與統合分析,研究證實:約29%的髖關節炎患者存在神經病理性疼痛,這類疼痛常常表現為牽涉痛,可出現在腹股溝、臀部或大腿區域。因此,臨床上面對腰痛與髖痛並存的患者,必須審慎評估兩者,才能做出正確診斷與治療決策。
2. Huppert A, Ambrosio L, Nwosu K, Pico A, Russo F, Vadalà G, Papalia R, Denaro V. Previous lumbar spine fusion increases the risk of dislocation following total hip arthroplasty in patients with hip-spine syndrome: a systematic review and meta-analysis. BMC Musculoskelet Disord. 2024 Sep 13;25(1):732. doi: 10.1186/s12891-024-07823-1. PMID: 39272046; PMCID: PMC11395984.
【核心證據】 根據2024年發表於《BMC Musculoskeletal Disorders》的系統性回顧與統合分析,研究證實曾接受腰椎融合術的患者,後續接受全髖關節置換時,髖關節脫臼風險顯著增加(勝算比3.17)。這項發現間接證明了腰椎與髖關節在生物力學上的緊密連結——當腰椎結構改變時,會直接影響髖關節的穩定性。因此,臨床上面對腰痛與髖痛並存的患者,必須審慎評估兩者,才能做出正確診斷與治療決策。
3. Soleimani M, Babagoli M, Baghdadi S, et al. Return to work following primary total hip arthroplasty: a systematic review and meta-analysis. J Orthop Surg Res. 2023;18(1):1-12. doi: 10.1186/s13018-023-03578-y.
【核心證據】
根據2023年發表於《Journal of Orthopaedic Surgery and Research》的統合分析(48篇研究),術前有工作的患者,高達87.9%在術後返回工作崗位,文獻指出微創技術與更高的返回工作率、更早的返回工作時間顯著相關,大多數患者在術後2至3個月內重返工作崗位。
4. Rusche A, Osterhoff G, Roth A, Schopow N. Perioperative outcome of primary total hip arthroplasty in octogenarians – A systematic review. J Orthop. 2025 Feb;60:152-158. doi: 10.1016/j.jor.2024.11.001. PMID: 39618723.
【核心證據】
根據2025年發表於《Journal of Orthopaedics》的系統性回顧(涵蓋494,144名患者),研究證實八旬長者接受全髖關節置換術後,外科併發症率與年輕患者相當,雖然內科併發症略高,但差異輕微。術後死亡率介於0.33%至1.96%之間。該研究指出:年齡本身不應成為手術障礙,手術適應症應基於共病症與整體健康狀況,而非年齡。因此高齡並非手術禁忌,關鍵在於術前完整評估、手術中的精準微創技術,以及術後的加速康復照護——這正是張建鈞醫師團隊的核心優勢。
撰寫人:張建鈞 醫師 (Chien–Chun Chang, MD, PhD)
【國內脊椎內視鏡手術先驅】
台灣首位示範「電腦導航脊椎內視鏡手術」醫師,致力於提升手術精準度與安全性。
研究成果《Computer-assisted navigation in spine endoscopy》於2020年發表於國際知名醫學期刊 BMC Musculoskeletal Disorders (IF: 2.4),為微創手術領域提供重要實證基礎。
【專精領域】
.脊椎微創專科:頸/腰椎微創內視鏡手術、3D電腦導航脊椎手術、困難脊椎翻修及側彎矯型、脊椎骨折手術。
.數位醫療導航:機器人導航微創膝關節置換手術 (ROSA Knee)、微創人工膝/髖關節置換。
.疼痛與再生醫學:坐骨神經痛、椎間盤突出、慢性下背痛治療、退化性關節炎再生治療、骨質疏鬆症。
【現職與資歷】
.臺中市立老人復健綜合醫院|助理副院長 暨 骨科部主任
.教育部 | 部定助理教授
.台灣脊椎微創醫學會 (TSMISS) | 第十三屆理事
.台灣脊椎微創內視鏡醫學會 (TSESS) | 第五屆理事






