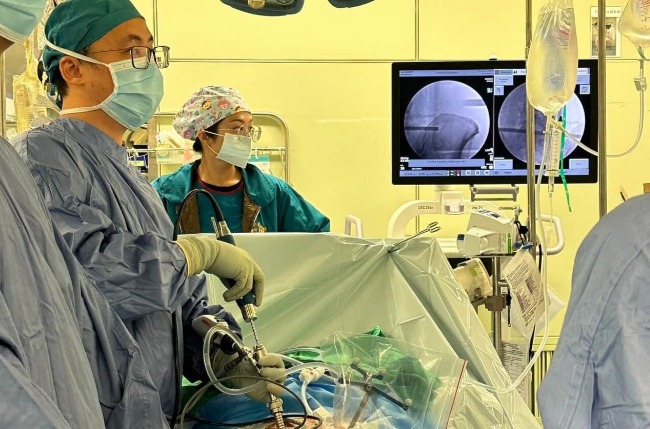
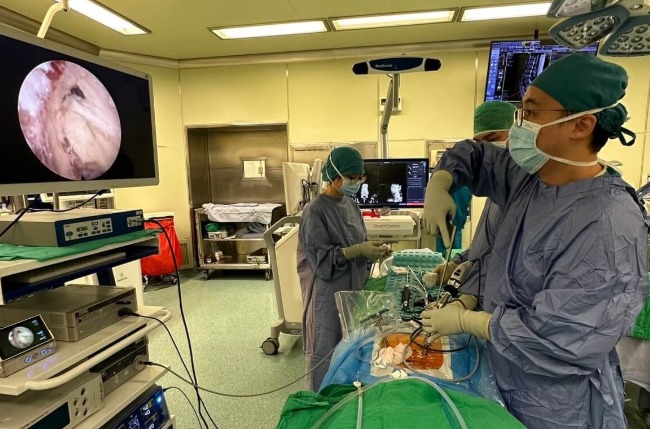
脊椎內視鏡手術最新懶人包:技術演進、臨床應用、椎間盤突出治療
什麼是脊椎內視鏡手術?
「什麼?脊椎也能用內視鏡來開刀?」這是許多病人第一次聽到此術式時的驚訝,事實上,脊椎內視鏡手術是近十年在外科領域中最蓬勃發展的微創技術之一。內視鏡在外科的應用並非新鮮事,腹腔鏡手術早在 1980 年代就已風靡世界,取代了大量傳統開放式手術。但脊椎領域的內視鏡技術,卻因器械、光學與操作限制而遲遲未能普及。
直到近十年,隨著高解析數位光學系統、更輕巧的磨骨工具以及術中即時影像導航技術的進步,脊椎內視鏡才真正突破瓶頸。如今,醫師只需在皮膚上開一個約0.8–1 公分的小切口,便能將細長的內視鏡與手術器械一同伸入病灶區,精準處理如椎間盤突出、脊椎狹窄或骨刺壓迫神經等問題。
相較於傳統開放式手術,內視鏡手術為病人帶來許多好處:創傷小、恢復快、疼痛低。許多患者甚至可在局部麻醉下完成手術,術後當天或隔日即可下床,隔天就能出院回家,這正是它能迅速竄升為脊椎外科焦點的原因。
傷口不到1公分:導航脊椎微創內視鏡手術如何以極微創,精準導航解除神經壓迫
腳麻、坐骨神經痛到寸步難行,卻因害怕開刀而一再忍耐?
對於明確的椎間盤突出或脊椎狹窄,現在有一個創傷極小的進階選項:「脊椎內視鏡手術」。醫師透過一個「僅0.8公分」的微小切口,置入高解析度內視鏡與器械,直接移除壓迫神經的病灶。這項技術的核心目標,是以最小的身體代價,實現最快的症狀緩解與功能恢復,特別適合希望儘早回歸日常的活躍患者。
為何內視鏡是「極微創」的代名詞?
1.肌肉「零」切斷
經由自然的肌肉縫隙建立工作通道,避免切割與剝離背部重要的核心肌群與韌帶,從根源上大幅減少術後疼痛與肌肉無力。
2.視野「極致」清晰
內視鏡提供放大64倍的高清數位影像,神經根、血管與突出物纖毫畢現,讓減壓手術在超高安全性下進行。
3.精準「靶向」減壓
使用微型磨鑽與夾鉗,直達壓迫點進行移除,如同精準拆彈,對周圍正常骨骼與軟組織的干擾降到最低。
脊椎手術的技術演進:從傳統到內視鏡
開放式傳統手術:大切口、大破壞
傳統開放式脊椎手術需要10–15公分的切口,切開皮膚、肌肉,並移除部分椎板與韌帶,才能進入椎管內處理病灶。其優點是視野清晰、能徹底減壓,但代價是大量失血、需長時間恢復、術後劇烈疼痛,甚至可能導致肌肉萎縮與慢性背痛。
顯微手術:過渡時代
1990年代至2000 年代初期,顯微鏡輔助的脊椎手術應運而生,透過顯微鏡放大手術視野,手術切口縮小至3–5公分,算是傳統與微創之間的過渡。但顯微手術仍需分離肌肉組織,對多節段或複雜病例,創傷程度依舊不小。
內視鏡手術:微創時代的真正到來
2000年後,內視鏡光學與磨骨器械進展,讓醫師得以經由0.8–1公分的通道完成減壓與椎間盤切除。2010年後,結合術中即時導航與4K影像,脊椎內視鏡手術的安全性、精準度與適應症大幅提升!
如今,內視鏡不再只是單純「取出椎間盤」的工具,而能廣泛應用於椎管狹窄、退化性滑脫、再翻修手術,甚至與融合技術結合,成為新一代標準療法。
脊椎內視鏡 vs. 傳統開放手術:關鍵比較
| 項目 | 傳統開放式手術 | 脊椎內視鏡手術 |
| 切口長度 | 約 10–15 cm | 約0.8- 1 cm |
| 肌肉破壞 | 明顯撥離肌肉韌帶 | 幾乎無組織破壞 |
| 失血量 | 較多 | 極少 |
| 術後疼痛 | 明顯 | 較輕 |
| 恢復時間 | 數週至數月 | 幾天至一週內 |
| 住院天數 | 需住院一週左右 | 當日或隔日出院 |
| 感染風險 | 相對高 | 較低 |
| 適應症範圍 | 各類脊椎疾病 | 大多數適應症 |
了解脊椎內視鏡術式:單通道、雙通道與融合型
單通道內視鏡:主流應用
單通道術式是目前最常見的操作方式。醫師透過一個細小通道同時進行觀察與操作,例如移除椎間盤突出物或切除骨刺。其優點是傷口極小、出血少、疼痛低,患者通常可於當天或隔日出院。但因視野與操作空間有限,對醫師的手眼協調與經驗累積的要求非常高。
雙通道內視鏡:適用於脊椎翻修手術
雙通道術式將「觀察」與「操作」分開,醫師能在更寬廣的視野下進行磨骨、沖洗、減壓等多重操作。這種處理方式讓雙通道內視鏡特別適合處理複雜病變、椎管狹窄或再翻修手術,但同時,雙通道手術耗材與器械成本更高,學習曲線也更陡峭。
融合型內視鏡:穩定與減壓兼具
對於脊椎不穩或退化性滑脫的病患,單純減壓並不足夠,融合型內視鏡手術在完成減壓後,會透過微創通道植入脊椎支架與脊椎鋼釘系統,以恢復脊椎穩定性。此術式兼顧 微創與長期結構支持,特別適合年輕、需承重運動的患者。但其操作難度、成本與手術時間亦相對較高。
脊椎內視鏡能治療哪些疾病?
過去的內視鏡手術侷限於 椎間盤內減壓,往往無法徹底取出突出物,成功率與滿意度不高。然而,如今藉由 高解析影像與磨骨器械,脊椎內視鏡已大幅擴展適應症,包括:
1. 椎間盤突出
直接取出壓迫神經的椎間盤或骨刺。
2. 脊椎狹窄
移除增厚韌帶或骨刺,擴大神經通道。
3. 輕度滑脫且脊椎結構穩定的退化性疾病。
4. 再翻修手術
針對術後復發或複雜病例,內視鏡提供更精細的翻修途徑。
脊椎內視鏡的優勢
根據多篇臨床研究 [Ahn, 2016; Wang, 2013; Hsu, 2013; Wang, 2011],內視鏡手術的優勢主要有:
1. 創傷小
切口僅 0.8–1 cm,肌肉與韌帶幾乎不受破壞。
2. 恢復快
病人多於當天或隔日即可下床,住院天數縮短,較快重返工作崗位。
3.術後疼痛輕
背痛明顯減少,藥物需求降低。
4. 局部麻醉可行
高齡或麻醉風險患者受惠。
5. 放大倍率高
術中影像放大可清楚辨識神經與血管,降低損傷風險。
脊椎內視鏡的挑戰與缺點
1.適應症侷限
內視鏡主要用於「減壓」,仍無法取代需要大範圍融合或矯正嚴重脊椎側彎的手術。
2.學習曲線陡峭
根據臨床文獻,醫師至少需完成60例以上才能跨越學習門檻,低於傳統手術的30例標準。
3.視野受限
出血或水壓過高時,可能導致迷路,需要轉換術式。
4. 成本高
高階耗材與導航系統尚未全面納入健保,多需自費。
脊椎內視鏡常見問題 FAQ
Q: 脊椎內視鏡手術適合哪些病人?
適合經醫師評估屬於椎間盤突出、椎管狹窄、輕度滑脫但脊椎結構穩定及症狀單純為神經壓迫為主的患者。此類病人手術切口小,恢復快,如局部麻醉也可進行。複雜多節段、不穩定滑脫者不宜選擇內視鏡方式。主志醫師將結合影像、臨床評估與病情嚴重度決定適合的手術方式。
Q: 手術後恢復期通常為多久?
大多數病患在術後當天或隔日可下床活動,住院天數通常少於2天。約1週內即可恢復日常活動,但完整恢復核心肌群功能與腰椎穩定需4–6週。但整體而言,與傳統開放式手術相比,恢復時間已大幅縮短。
Q: 術後併發症有哪些?風險高嗎?
可能的併發症包括神經損傷、感染或手術失敗須再次手術;不過因為手術創傷小、術中有影像與導航系統的支援,併發症發生率相對開放式手術來說,機率非常低低。迷路與出血為技術執行中最具挑戰的問題。
Q: 單通道與雙通道差別在哪?
單通道為視窗與操作共用一個通道,操作簡潔但視野受限;雙通道則視覺與器械分道,操作更靈活、視野佳、辨識度高,也較能處理稍微複雜的病灶。不過雙通道成本高、技術門檻高,建議由經驗豐富醫師操作。整體而言,雙通道的術式強化了手術的安全性與應變能力。
Q: 手術費用高嗎?是否有保險或健保給付?
脊椎內視鏡手術因需要高階影像導引、專用耗材與設備,成本較傳統高,現階段多為自費項目,健保給付有限。手術通常可以健保部分負擔,健保給付包含麻醉、住院費用、手術費用,但仍有部分醫療材料及特殊技術費用,需要病人部份負擔。醫師會根據病人病情與身體狀況建議最適合之醫療材料,最終仍須病人自主決定。
專家觀點與未來展望
國際臨床文獻已顯示,內視鏡手術相較傳統手術能帶來更快恢復、更低疼痛與更少併發症,逐漸成為主流。然而,其普及仍受限於 醫師培訓、設備投入與病人經濟負擔。
未來,脊椎內視鏡手術將結合:
1. 電腦導航與機器手臂輔助:提高手術精準度。
2. 4D 即時影像:讓醫師即時掌握骨骼與神經結構。
3. 內視鏡融合新器械:讓複雜病例也能兼顧減壓與穩定。
脊椎內視鏡的發展,正改寫外科醫學的歷史,為脊椎患者帶來更多 「小傷口、大改變」 的希望。
如果您的神經壓迫診斷明確,且渴望一個 創傷最小、恢復最快 的外科解決方案,脊椎內視鏡手術值得您深入了解。歡迎預約 【張建鈞醫師微創脊椎關節團隊】門診評估,讓我們透過精確的影像檢查與臨床判斷,確認這項先進極微創技術是否為您重返行動自由的最佳途徑。
文獻回顧
1. Comparison of Outcomes of Percutaneous Endoscopic Lumbar Discectomy and Open Lumbar Microdiscectomy for Young Adults: A Retrospective Matched Cohort Study. Ahn SS 1 , Kim SH 2 , Kim DW 2 , Lee BH 3 . World Neurosurg. 2016 Feb;86:250-8. Epub 2015 Sep 25.
2. Learning curve for percutaneous endoscopic lumbar discectomy depending on the surgeon's training level of minimally invasive spine surgery. Wang H 1 , Huang B , Li C , Zhang Z , Wang J , Zheng W , Zhou Y . Clin Neurol Neurosurg. 2013 Oct;115(10):1987-91.
3. Learning curve of full-endoscopic lumbar discectomy . Hsu HT 1 , Chang SJ , Yang SS , Chai CL . Eur Spine J. 2013 Apr;22(4):727-33.
4. An evaluation of the learning curve for a complex surgical technique: the full endoscopic interlaminar approach for lumbar disc herniations. Wang B 1 , Lü G , Patel AA , Ren P , Cheng I . Spine J. Spine J. 2011 Feb;11(2):122-30.